Хронична обструктивна белодробна болест - ХОББ
Хроничната обструктивна белодробна болест (ХОББ) е сред най-разпространените заболявания и една от водещите причини за смъртност в България. Най-често срещаните симптоми са наличие на хронична кашлица със или без отделяне на храчки, затруднено дишане, придружено с бърза умора. Често обаче болестта остава неразпозната!

Основна причина за развитие на ХОББ
В повечето страни на света 80-85% от болните са пушачи. Заболелите от ХОББ, се различават от останалите пушачи по своята извънредна чувствителност към цигарения дим, водеща до развитие на болестта. Само около 20% от разболелите са непушачи. Диагнозата може да се потвържди чрез функционално изследване на дишането (спирометрия).
Вероятно фразата "аз пак кашлям и отделям храчки" е една от най-честите, която лекарите от общата практика чуват от пациентите си, особено през зимните месеци. Обичайното последствие за болния е предписване на антибиотик и медикамент за отхрачване, които за съжаление не дават желания ефект и оплакванията продължават. Има различни причини за това – от обикновен остър бронхит до хронична обструктивна белодробна болест.
При ХОББ има разрушаване на белодробната структура с развитие на емфизем, както и развитие на фиброза на малките дихателни пътища. Обикновено засяга хората над 40 г., тъй като болестта се провокира от генетично предразположение и продължително излагане на вредни фактори. Водеща причина е тютюнопушенето, обяснява пневмологът д-р Венцислава Пенчева
Честота на ХОББ
ХОББ става все по-често срещана в развиващите се страни поради нарастващия брой на пушачите и излагането на вредни емисии, отделяни при използването на горива с органичен произход. Честотата варира между 5.6% и 10.7 процента от населението на страната (при 20% от пушачите, които представляват 45-55% от населението), като заболяването по-често се среща при мъжете, но в бъдеще се смята, че повече жени ще бъдат изложени на риск от развитие на заболяването, поради нарастващия брой на жените-пушачи.
Заболяването сериозно влошава качеството на живот на засегнатите. Умората, безсънието и задуха често ограничават физическата им активност и водят до ограничаване на ролята на тези пациенти в социалната и икономическата сфера на живота.
Определение
Названието ХОББ се отнася за група болести, включващи белодробен емфизем и хроничен обструктивен бронхит, които почти винаги съществуват едновременно в различни степени на проява. Тази болест е различна от бронхиалната астма и астматичния бронхит. ХОББ е хроничен, прогресиращ възпалителен процес, в основата на който стои увреждане на всички дихателни пътища, предизвикано от тютюневия дим и други вдишвани дразнители (вредни частици и газове). Болестта стратира от най-периферните дихателни пътища (бронхиолите) и в началото е незабележима за пациента и в голяма степен и за лекаря от общата практика, защото изисква прецизно изследване в специализирана лаборатория. Още няма отговор на въпроса защо само 15-20% от пушачите развиват клинично значима белодробна недостатъчност. Вероятно това се дължи на участие на други неизвестни (вродени или придобити) фактори. Само една обикновена спирометрия е достатъчна, за да се открият сред пушачите тези, които са в началната, все още клинично незначима фаза. Най-общо казано, може да се смята, че ХОББ е болест предимно на пушачите, които имат наследствено предразположение.
Хроничният бронхит е съставна част на ХОББ, но не бива да бъде идентифициран изцяло с болестта, защото представлява част от нея. Бронхиалната астма понастоящем се разглежда като различно заболяване, въпреки че при някои пациенти болестта много прилича на бронхиална астма и е почти неразличима от нея.

За сравнение
Астмата е състояни, при което се стига до възпаление в резултат на което временно се стесняват дихателните тръби, които пренасят кислород към белите дробове. Ако астматичният пристъп е тежък, той може да доведе до намалена активност и дори затруднен говор. Степента на астматичните пристъпи варира от лека до животозастрашаваща. Използва се и терминът
бронхиална астма (вижте повече информация по темата)
при хора страдащи от астма, алергени, настинки и респираторни вируси водят до свиване на мускулите около дихателните пътища, при което въздухът не може да се движи свободно вътре. Човек остава без дъх, получава се свирене в гърдите;
при астма бронхиалните тръби са зачервени и подути. Смята се, че това възпаление играе роля за възникването на дълготрайни увреждания, които могат да настъпят в белите дробове в резултат на астмата. Затова терапията на това възпаление е от ключово значение за лечението на астмата в дългосрочен план; дихателните пътища на хората с астма са изключително чувствителни. Обикновено те реагират бурно и се свиват дори при наличието на най-малки дразнители като полени, прах или пушек, стрес. Тютюнопушенето сериозно влошава заболяването. Още за астма ТУК
Рискови фактори за поява на ХОББ
Болестта възниква от взаимодействие на рисковите фактори. Пушенето и професионалните вредности (пари, дразнители, дим) са единствените рискови фактори, които могат да бъдат премахнати и това винаги трябва да бъде опитано.
Рисковите фактори могат да бъдат разделени на следните групи:
1. Установени: (a) тютюнопушене, (b) битово замърсяване, (c) професионални вредности (например пушек при горене на дърва, изпарения и др.), (d) недостиг на алфа1-антитрипсин.
2. Вероятни: (a) замърсяване на атмосферния въздух, (b) лошо социално-икономическо състояние (бедност, мизерия), (c) ранно излагане на пушек в детска възраст, (d) злоупотреба с алкохол, (e) свръхвъзбудимост на бронхите.
3. Възможни: (a) ниско телесно тегло при раждане, (b) детски дихателни инфекции, (c) фамилна обремененост, (d) алергия, (e) недостиг на имуноглобулин А (IgA), (f) кръвна група А.

ХОББ симптоми
В началото обикновено няма никакви симптоми или пациентът се оплаква от обичайната си пушаческа кашлица. Общо взето, докато не се появи задух, болният не търси лекарска помощ. Появата на затруднение в дишането обикновено е първият алармиращ симптом. За разлика от пациентите с бронхиална астма или сърдечна слабост, тези с ХОББ рядко се будят нощем от задух и свиркане в гърдите, но обикновено получават задух при първия опит за физическо усилие след ставане сутрин, например при отиване в банята.
Типичният пациент с ХОББ е:
- над 50-годишен, дългогодишен пушач (над 20 години по 1 кутия на ден и повече);
- в началото на болестта се представя предимно със сутрешна кашлица (с напредване на болестта – целодневна);
- със слузни, а при обострене – с гнойни храчки, към които се прибавя задух, свиркане в гърдите, а понякога и температура;
- в ранните стадии симптомите са епизодични, но по-късно стават постоянни;
- постоянният задух се появява по-късно в развитието на заболяването – обикновено в шестото десетилетие.

Типични оплаквания:
- многогодишен тежък пушач – често над 20 цигари дневно;
- дългогодишна кашлица с храчки;
- в началото само сутрешна кашлица, а по-късно – и в останалите часове на деня;
- лузни храчки, които при обострения стават гнойни, но все пак в оскъдно количество;
- кашлицата и храчките обикновено се засилват през зимните месеци поради инфекции;
- незабележимо начало на задух при усилие със свиркане и стягане в гърдите;
- използване на допълнителна дихателна мускулатура на гръдния кош, раменния пояс и коремната мускулатура при седнало положение на болния с повдигнати рамене и типично парадоксално хлътване на долните междуребрия при вдишване;
- някои пациенти развиват тежки обостряния на болестта, водещи до хронична дихателна и сърдечна слабост;
- други пациенти имат оскъдни (дори липсващи) храчки, но затрудненото дишане, тежестта в гърдите и белодробният емфизем са добре изразени;
- някои пациенти се представят по-скоро със смесени оплаквания;
- издишване през стиснати устни.
Важно е да се отбележи, че хроничната кашлица и отделянето на храчки често предхождат ограничението на дишането с години, въпреки че не всички лица с кашлица и храчки развиват ХОББ.
Нетипични оплаквания:
- кръвохрак (винаги да се мисли за друга болест);
- сезонни обостряния през пролетта и лятото (по-типични за астма);
- отличен отговор на лекарства, които са по-типичен за астма;
- постоянни или гнойни храчки (по-типична за бронхиектазии);
- задух без кашлица, храчки или сухи хрипове са по-характерни за сърдечна болест или друга белодробна болест;
- пръсти с вид на барабанни палки.
Диагностициране
Диагнозата ХОББ се поставя от лекар - специалист по белодробни болести в ДКЦ или в специализирана клиника, след оценка на резултатите от обективното изследване, рентгенографията на гръдния кош, спирометрията и някои лабораторни тестове. Ранният стадий се долавя със спирометрия или по-сложното изследване - плетизмография. В този стадий спирането на тютюнопушенето може да доведе до подобряване на функционалните показатели или до чувствително забавяне на прогресията на болестта. Напредването на болестта не може да бъде спряно, ако не бъде диагностицирана в ранния стадий. Затова пушачите трябва системно да бъдат изследвани за нарушения в показателите на дишането и това е задача на семейните лекари!
За да се диагностицира хронична обструктивна белодробна болест, трябва да се направи функционално изследване на дишането. Мери се обемът на белия дроб, но и скоростта, с която се издишва въздухът при усилие. Тогава може да се прецени дали има стеснение, обяснява д-р Пенчева
Изследване:
- Ключ към ранна диагноза е именно спирометрията, но могат да помогнат и специфични въпросници за ХОББ-скрининг, в които по-важните въпроси са: фамилна история за алергия, туберкулоза, муковисцидоза и други хронични белодробни болести; история за тютюнопушене – давност, възраст, на която е започнал да пуши, и количество изпушени цигари на ден; подробна професионална история за изключване на дразнители от околната среда; история за прекарани в миналото дихателни инфекции – тежест, честота; симптоми в момента – кашлица, храчки, задух, болки в гръдния кош и др;
- Обикновено рентгенологичното изследване на гръдния кош (фасова и профилна графия) по-често служи като разграничителен метод, особено при всеки случай на промяна в клиничния ход. Най-често на първо място се изключва пневмония, пневмоторакс, тумори и туберкулоза. В ранните стадии не се регистрират рентгенологични белези, но в по-късните се установяват промени.
- Компютърна томография е чест диагностичен метод и също има място при диагнозата на ХОББ, особено в ранните стадии и най-вече посредством използване на техника с висока разделителна способност;
- Единственото лабораторно изследване със съществен диагностичен принос е изследването за алфа1-антитрипсинов недостиг, особено при пациенти с фамилна обремененост, ранно начало на болестта (под 50 г.) и при непушачи с необяснимо изразена хронична обструктивна белодробна болест.

Анализ на кръвните газове
Задължителен е при тежки форми на болестта, при определяне степента на дихателна слабост (синкави устни) или на дясна сърдечна слабост. Дихателна слабост може да настъпи при обострения на ХОББ, а след преодоляването й стойностите на артериалните газове могат да се върнат в нормалните граници. Затова при всяко обострене задължително се прави газов анализ.
Изследване на съня
Много пациенти с хронична обструктивна белодробна болест влошават дишането по време на сън, когато нарушенията в налягането на кръвните газове се задълбочават. Това води до нарастване на натоварването на десните сърдечни кухини и до сърдечна слабост (белодробно сърце). За повечето пациенти е достатъчно нощно изследване на кръвните газове, а при по-тежки нарушения на дишането по време на сън (сънна апнея) се извършва и т.нар. полисомнография.
Класификация на ХОББ според тежестта – клинични групи по тежест на протичане
Според последните международни стандарти (ноември 2012 г.) болестта има четири групи по тежест:
Група А. Функцията на белите дробове е леко влошена, но ФЕО1 е все още над 50% от предвидените норми.
Група В. Функцията на белите дробове е също леко влошена, ФЕО1 е все още над 50% от предвидените норми, но симптомите и качеството на живот са влошени повече от това на пациентите в група А.
Група С. Функцията на белите дробове е влошена с ФЕО1 под 50%, а затруднението на дишането настъпва при по-леки физически усилия, при някои пациенти и при обичайни физически усилия, качеството на живот е чувствително нарушено, но малко по-добро от това на болните в група D.
Група D. Функцията на белия дроб е влошена под 50% от предвидените норми за показателите на дишането, симптомите са много по-изразени, обострянията на болестта - по-чести, задухът е наличен дори при леки физически усилия.
Типичният ход на ХОББ се характеризира с: (a) значително по-стръмно от очакваното за възрастта снижаване на функцията на белите дробове; (b) задух – първоначално при усилие, но впоследствие и в покой; (c) кашлица и храчки – в началото сутрин, но по-късно и през целия ден; (d) зачестяващи остри дихателни инфекции, предимно през зимата; (e) хронична дихателна слабост и белодробно сърце.

ХОББ лечение
Най-ефикасният подход е профилактиката, а именно – спиране на тютюнопушенето!
Внезапното спиране на пушенето е по-успешно, отколкото постепенното. Основното предназначение на лечението е да облекчи оплакванията на пациента и да подобри качеството на живот. Както и при други хронични заболявания, медикаментозното лечение е баланс между облекчаващ симптомите ефект, намаляване на страничните ефекти и добра цена. По принцип лекарствата са еднакви за всички стадии на ХОББ, но при пациентите с по-тежка форма на болестта дозите и начините на назначаване се различават от тези при по-леките форми.
Планът за ефективно лечение съдържа четири направления: (a) профилактика и намаляване на рисковите фактори, (b) оценка и проследяване на развилата се вече болест, (c) лечение на стабилната ХОББ и (d) лечение на обострянията.
Целите на лечението са: предпазване от прогресия на болестта, облекчаване на оплакванията, подобряване на физическия капацитет, профилактика и лечение на усложненията и обострянията, снижение на смъртността и профилактика и минимизиране на нежеланите реакции.

Медикаментозна терапия
Най-важният терапевтичен подход е постоянното лечение на частично обратимия бронхиален спазъм, което оказва влияние на естественото протичане на болестта, но има по-слаб лечебен ефект от този при прекратяване на тютюнопушенето.
В лечението се използват лекарства както в таблетна, така и в аерозолна и прахова форма. Те са с различен лечебен механизъм, позволяващ оптимален комбиниран лечебен режим при всеки пациент. Субективното подобрение от тях може да не се дължи само на преодоляване спазъма на бронхите, но да е следствие и на други ефекти на бронхоразширяващите лекарства: по-голям комфорт на дишането и редуцирана работа на дишането; повишена поносимост към физическо усилие; променени почистващи механизми на бронхите; подобрена функция на дихателната мускулатура. Тези ефекти показват, че решението за включване на бронхоразширяващо лекарство в лечението на ХОББ не бива да се ръководи преди всичко от субективните усещания на индивидуалния болен. Включването на всеки допълнителен медикамент към основната лечебна схема винаги трябва да става след консулт със специалист по белодробни болести.
Доказано е, че всички пациенти с хронична обструктивна белодробна болест, дори и тези с много тежък бронхиален спазъм, се повлияват от бронхоразширяващото лечение. Инхалаторните бронхоразширяващи са най-важният елемент в лечението на обратимия бронхиален спазъм и трябва да бъдат предпочетени при изграждане на лечебната програма. Те се делят на бронхоразширяващи с кратко действие (Салбутамол, Атровент) и такива с продължително действие (Спирива, Онбрез, Салметерол, Формотерол). Кой точно медикамент ще бъде използван е въпрос на консултация и конкретна преценка. По-старият Атровент и особено новите препарати Спирива и Онбрез имат например по-малко странични ефекти от страна на сърцето и трябва да бъдат предпочетени за редовно и продължително лечение.
Предпочитаният от специалистите по белодробни болести начин на приемане на бронхоразширяващите лекарства е чрез дозирани инхалатори, по възможност с използване на обемна камера (спейсър), която улеснява инхалирането и подобрява попадането на лекарството в белия дроб. Пациентите, особено по-възрастните, предпочитат често праховите инхалатори заради по-лесното им приложение и липсата на необходимост от координиране на вдишването и впръскването на лекарството. Иначе препаратите, които се предлагат от отделните фирми, имат почти равностоен ефект и се различават по цени. Това, което всеки пациент трябва да спазва, е да не превишава оптималната доза за използване на бързодействащите бронхоразширяващи като Салбутамол, която е максимум 2-3 инхалации при поява на остър задух и не повече от 8-12 инхалации за денонощие. Всяка по-висока доза от споменатите лекарства трябва да се консултира и да бъде препоръчана от лекар - специалист по белодробни болести. В противен случай съществува риск от сърдечни усложнения, най-често от нарушения на сърдечния ритъм. Освен това от изключителна важност е правилната техника на инхалиране, която, ако не бъде спазена, опорочава цялостния лечебен ефект от приложението на инхалатора.
Най-честите странични ефекти от приложението на бронхоразширяващи с кратко действие са: (a) треперене, (b) сърцебиене, (c) спадане нивото на калия в кръвта, (d) нервност, (e) безсъние (рядко). Страничните ефекти на бронхоразширяващите с кратко действие често намаляват с времето на редовно приложение на медикамента, но в част от случаите изискват преминаване към алтернативно лекарство. След инхалиране ефектът на краткодействащите бронхоразширяващи настъпва след 2-3 мин, достига своя оптимум на 15-20-та минута и продължава 3-4 часа. Затова ефектът на краткодействащите бронхоразширяващи лекарства трябва да се оценява на 15-30-та минута от приложението им.
Бронхоразширяващите лекарства с дълго действиеполучиха световно признание още през 2003 г. и се препоръчват в редовното лечение на умерено тежки, тежки и много тежки форми на ХОББ. Ефектът им трябва да бъде оценен при продължителност на лечение поне един месец. Освен бронхоразширяващ ефект, дългодействащите бронхоразширяващи имат и други лечебни ефекти, които спомагат за общия им лечебен ефект:
- повишават нивата на показателите на дишането;
- намаляват оплакванията;
- повишават физическия капацитет;
- подобряват общото здравно състояние;
- снижават честотата на обострянията.
Лечение с Теотард
По принцип рутинното приложение на производните на теофилин при ХОББ е с по-ограничено значение. Те влизат в съображение, когато пациентите са с постоянни оплаквания въпреки съответното лечение с инхалатори, т.е. на втори и трети план. Най-предпочитаният препарат от тази група у нас е Теотард (табл. 300 мг) поради удобството на приемане (през устата), ниската цена и продължителното действие. Но поради страничните ефекти трябва да се препоръчва само в случаи на недостатъчен ефект от комбинираното инхалаторно лечение и при внимателно следене на пациента.
Съществен недостатък на Теофилин са честите странични ефекти, предимно стомашно-чревни (гадене, безапетитие, повръщане), нарушения на сърдечния ритъм, обърканост, главоболие, припадъци, кома, смущения във функцията на хранопровода. За съжаление сърдечните и неврологичните ефекти могат да бъдат животозастращаващи, като най-застрашени са възрастните пациенти.
Лечение с кортикостероиди
Тази група лекарства, макар и да нямат противовъзпалително действие в дихателните пътища на болни с ХОББ, могат да имат добър ефект. В този аспект много проучвания са установили, че глюкокортикостероидите (ГКС)през устата (преднизолон и др.), приложени венозно (метилпреднизолон или урбазон и др.) или инхалаторни (беклофорте, фликсотид, пулмикорт и др.) са необходими в лечението на по-тежките и напреднали форми, както и тези с чести (повече от три-четири в годината) обостряния на болестта. Счита се, че при добре подбрани пациенти добавянето на ГКС към основното лечение води до по-добър лечебен ефект.
Редовното лечение с инхалаторни ГКС влиза в съображение само при липса на достатъчен ефект от пълната гама на бронхоразширяващите лекарства, вкл. комбинираното им приложение и от спиране на тютюнопушенето.
Приложението на таблетни форми на ГКС е особено необходимо при обострянията, но трябва да се провеждат кратки курсове, защото възрастните пациенти са особено чувствителни към развитие на клинични усложнения като кожни увреди, очно “перде”, захарен диабет, остеопороза, гъбичкови и други вторични инфекции. Тези рискове се избягват при кратки курсове със стандартни дози. Оптималният ефект от лечението с ГКС при обострения на ХОББ се достига за две седмици и приложението на по-дълъг курс не води до по-добри резултати, но за сметка на това води до по-чести усложнения. Категорично обаче се счита, че приложението им е с несъмнен клиничен ефект.
Инхалаторно лечение с комбинирани препарати на дългодействащи бронхоразширяващи лекарства и глюкокортикостероиди
В последните години в пулмологичната практика навлязоха комбинирани инхалаторни препарати от дългодействащи бронхоразширяващи лекарстваи ГКС, например серетид и симбикорт. Използвани преди всичко за лечение на астма, в последните години се установиха данни и за успешното им приложение и при ХОББ. Данните сочат, че тези комбинации удължават времето до следващото обостряне на болестта, намаляват броя на острите пристъпи, по-ефективно поддържат подобрената белодробна функция от двете съставки поотделно, намаляват използването на таблетни форми, имат по-висок икономически ефект и по-ефективно подобряват общото здравно състояние и качеството на живот в сравнение с двете съставки поотделно.
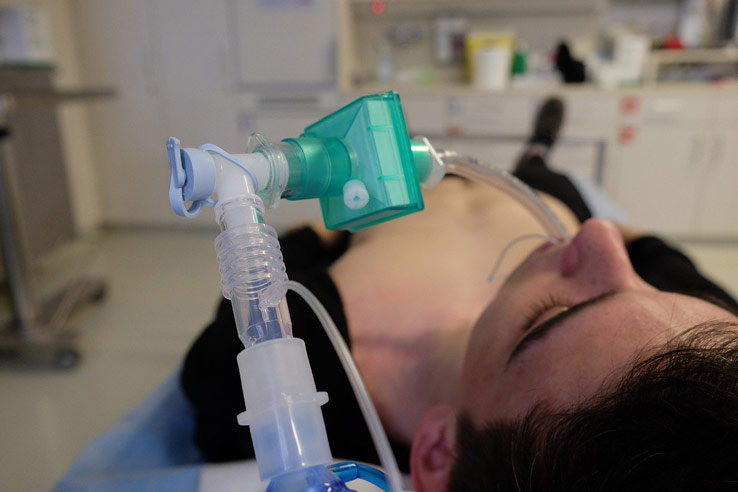
Дълготрайно домашно кислородолечение (ДКЛ)
В последните 30 г. в практиката беше въведено т.нар. дълготрайно домашно кислородолечение. При пациенти с хронична дихателна слабост, то е с благоприятно въздействие върху физическия капацитет, механиката на дишане и психиката на болните. Обикновено ДКЛ се включва в напредналите стадии на ХОББ и ако има данни за отоци по крайниците, насочващи към застойна сърдечна слабост. За извличане на максимален резултат ДКЛ трябва да бъде провеждано минимум 15 часа (най-добре 19 часа) в денонощието с възможно най-ниската доза, позволяваща достигане на съответстващи показатели на кръвните газове.
Най-удобни за ДКЛ и най-безопасни са кислородните концентратори. Веднъж закупени, те не изискват допълнителни разходи за поддръжка и сервиз. Концентрацията на произвеждания кислород е между 92-96%, а концентрацията във вдишваната въздушна смес зависи от подадената от апарата доза. Подаването на кислород през носен катетър е най-удобно за пациентите, понеже им позволява да говорят, да се хранят и да спят спокойно. При някои пациенти се налага овлажняване на подавания кислород. Страничните ефектина ДКЛ са редки.
Допълнителни лечебни подходи
Ваксини
Известно е, че противогрипните ваксини намаляват с над 50% честотата на тежките обостряния и смъртността при болните с ХОББ, заразени с грипен вирус тип А. Общата честота на болничните приеми при грипни епидемии се намалява също с 50%.
И въпреки това няма категорични данни, подкрепящи масовото използване на пневмококови ваксини.
Антибиотично лечение при инфекциозни тласъци
Въпреки че антибиотичното лечение се прилага обикновено при обострянията на ХОББ, особено ако са тежки, очакваното подобрение не е драматично и болните с по-леки обостряния могат да се възстановят и без него. Не се препоръчва профилактична употреба на антибиотици. В редки случаи могат да бъдат прилагани само при пациенти с много чести инфекции през зимните месеци (при над четири обостряния годишно). Употребата им се налага в случаите на инфекциозни тласъци с предполагаема или доказана бактериална инфекция.
Отхрачващи средства
Прилагането им подобрява оплакванията при част от болните, предимно тези с гъсти храчки. Редовната и постоянната им употреба не е препоръчителна.
Белодробна трансплантация
Това е най-надеждният метод на бъдещето. Първата белодробна трансплантация е направена през 1963 г. от J.D. Hardy. В последните десетилетия броят на болните в света с успешно проведена белодробна трансплантация нараства и в момента те са вече няколко хиляди, а петгодишната преживяемост вече достига над 50%. Най-честите усложнения са белодробни инфекции и реакция на отхвърляне.



